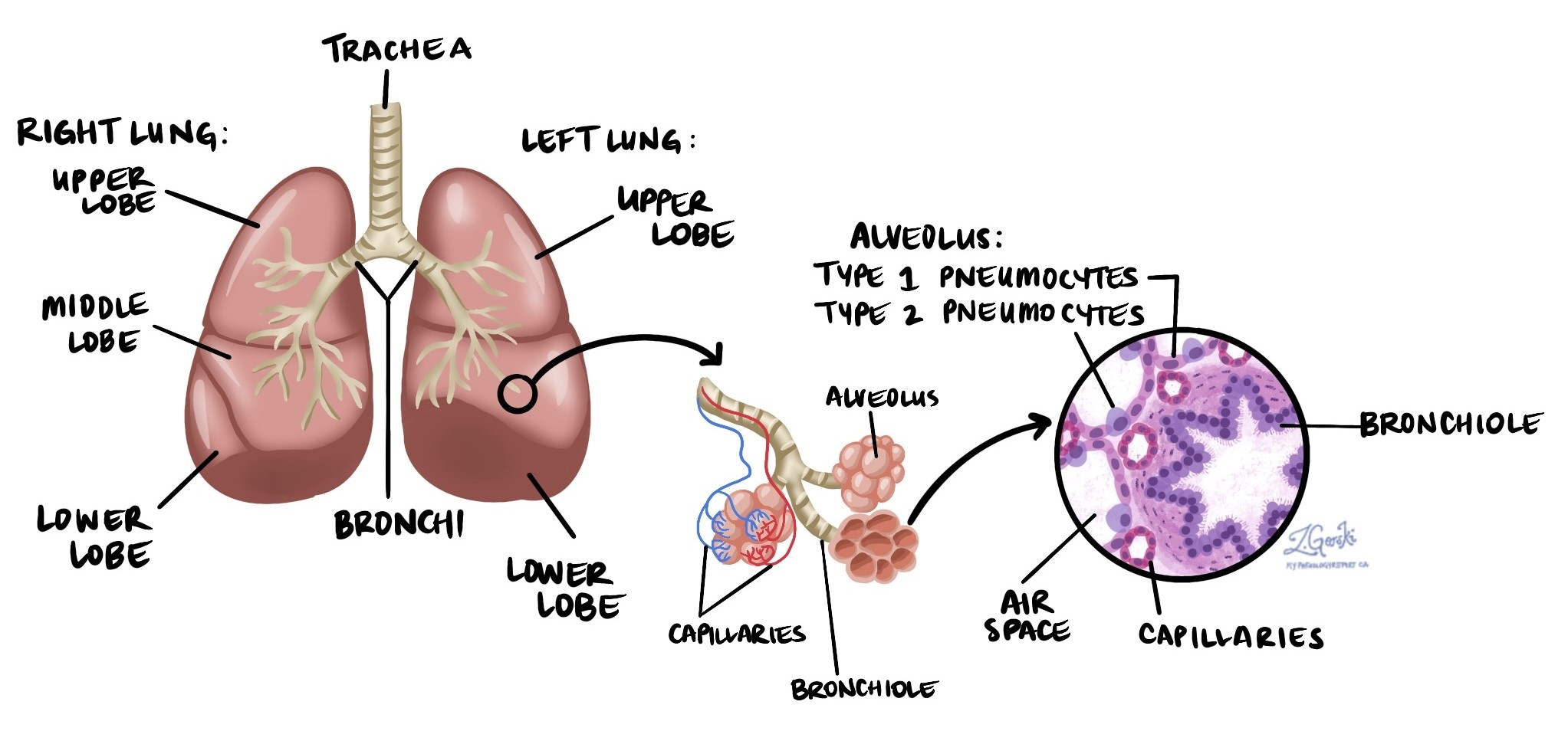
Ung thư biểu mô tuyến là một loại ung thư phổi không phải tế bào nhỏ (NSCLC) và là loại ung thư phổi phổ biến nhất, chiếm 40% tổng số trường hợp ở Bắc Mỹ. Nó bắt đầu từ các tế bào chuyên biệt gọi là tế bào phổi nằm bên trong các khoảng không khí nhỏ gọi là phế nang trong phổi.
Nguyên nhân nào gây ra ung thư biểu mô tuyến ở phổi?
Nguyên nhân hàng đầu của ung thư biểu mô tuyến là do hút thuốc lá. Các nguyên nhân khác ít phổ biến hơn bao gồm phơi nhiễm radon, tác nhân nghề nghiệp và ô nhiễm không khí ngoài trời.
Các triệu chứng của ung thư biểu mô tuyến trong phổi là gì?
Các triệu chứng của ung thư biểu mô tuyến phổi bao gồm ho dai dẳng hoặc nặng hơn, ho ra máu, đau ngực và khó thở. Các khối u đã lan sang các bộ phận khác của cơ thể có thể gây ra các triệu chứng khác tùy thuộc vào vị trí trong cơ thể. Ví dụ, các khối u di căn đến xương có thể gây đau xương và có thể khiến xương bị gãy. Các bác sĩ mô tả đây là một bệnh lý gãy.
Những điều kiện nào có liên quan đến ung thư biểu mô tuyến của phổi?
Trong nhiều trường hợp, ung thư biểu mô tuyến bắt đầu từ một bệnh tiền ung thư gọi là tăng sản tuyến không điển hình (AAH). Các tế bào trong tăng sản tuyến không điển hình trông có vẻ bất thường nhưng chúng chưa phải là tế bào ung thư. Theo thời gian, AAH có thể trở thành một tình trạng nghiêm trọng hơn được gọi là ung thư biểu mô tuyến tại chỗ (AIS). Tình trạng này được coi là một loại ung thư phổi không xâm lấn vì các tế bào bất thường chỉ được nhìn thấy ở bề mặt bên trong của các khoảng không khí và sự phát triển có kích thước nhỏ hơn 3 cm. Ung thư biểu mô tuyến tại chỗ trở thành ung thư biểu mô tuyến xâm lấn nếu các tế bào ung thư lan vào chất nền dưới bề mặt của không gian hoặc nếu khối u phát triển với kích thước lớn hơn 3 cm.
Chẩn đoán này được thực hiện như thế nào?
Chẩn đoán ban đầu của ung thư biểu mô tuyến ở phổi thường được thực hiện sau khi loại bỏ một mẫu mô nhỏ trong một thủ tục được gọi là sinh thiết hoặc một chọc hút kim nhỏ (FNA). Sau đó, phẫu thuật có thể được thực hiện để loại bỏ toàn bộ khối u. Loại phẫu thuật được thực hiện để loại bỏ khối u sẽ phụ thuộc vào kích thước của khối u và vị trí của nó trong phổi của bạn. Phẫu thuật cắt bỏ nêm thường được thực hiện để loại bỏ các khối u nhỏ và những khối u ở gần bên ngoài phổi. Phẫu thuật cắt thùy phổi và cắt phổi được thực hiện đối với các khối u lớn hoặc những khối u nằm gần trung tâm phổi.
Báo cáo bệnh lý của bạn về ung thư biểu mô tuyến phổi
Thông tin tìm thấy trong báo cáo bệnh lý của bạn về ung thư biểu mô tuyến phổi phụ thuộc vào loại thủ thuật được thực hiện. Báo cáo bệnh lý của bạn sau một thủ thuật nhỏ như sinh thiết chọc hút bằng kim nhỏ (FNAB) chỉ có thể cung cấp chẩn đoán và kết quả xét nghiệm được sử dụng để xác nhận chẩn đoán, chẳng hạn như hóa mô miễn dịch (IHC). Sau một thủ tục phẫu thuật lớn hơn để loại bỏ khối u, báo cáo bệnh lý của bạn có thể bao gồm thông tin bổ sung như loại mô học, cấp độ khối u, kích thước khối u, lây lan qua các khoang khí, xâm lấn màng phổi và lợi nhuận. Nếu có hạch bạch huyết đã bị loại bỏ, chúng cũng sẽ được mô tả. Các xét nghiệm phân tử có thể được thực hiện để tìm kiếm những thay đổi di truyền trong khối u và những kết quả đó có thể được đưa vào báo cáo sinh thiết hoặc sau khi khối u được cắt bỏ. Tất cả các chủ đề này sẽ được thảo luận chi tiết hơn trong các phần bên dưới.
Các loại mô học của ung thư biểu mô tuyến phổi
Ung thư biểu mô tuyến của phổi được phân loại thành các loại mô học dựa trên mô hình phát triển hoặc cách các tế bào ung thư dính vào nhau và cấu trúc chúng hình thành. Các loại mô học phổ biến nhất của ung thư biểu mô tuyến là bệnh phong, thể rắn, dạng nang, nhú và vi nhú.
Một khối u có thể chỉ biểu hiện một kiểu tăng trưởng hoặc có thể thấy nhiều kiểu tăng trưởng trong cùng một khối u. Nếu nhìn thấy nhiều mô hình tăng trưởng, hầu hết các nhà nghiên cứu bệnh học sẽ mô tả tỷ lệ phần trăm khối u được tạo thành từ mỗi mô hình. Loại mô học tạo nên phần lớn khối u được gọi là kiểu chiếm ưu thế.
mô hình bệnh dịch
Ung thư biểu mô tuyến loại Lepidic của phổi có nghĩa là các tế bào ung thư được nhìn thấy đang phát triển dọc theo lớp lót bên trong của khoảng không khí gọi là phế nang. Các tế bào ung thư thay thế các tế bào phổi bình thường khi chúng phát triển. Đây là loại mô học phổ biến nhất của ung thư biểu mô tuyến. Nếu khối u có kích thước nhỏ hơn 3 cm và có kiểu phát triển hoàn toàn dạng bệnh phong thì được gọi là ung thư biểu mô tuyến tại chỗ.
mẫu acinar
Ung thư biểu mô tuyến dạng Acinar của phổi có nghĩa là các tế bào ung thư đang hình thành các nhóm tế bào tròn nhỏ có khoảng trống ở giữa. Không gian mở được gọi là lumen. Đây là loại ung thư biểu mô tuyến phổ biến thứ hai.
hoa văn rắn
Ung thư biểu mô tuyến thể rắn của phổi có nghĩa là các tế bào ung thư đang hình thành các nhóm tế bào lớn với rất ít không gian ở giữa các tế bào. Loại ung thư biểu mô tuyến đặc có tính hung hãn hơn so với loại bệnh phong và loại acinar và có nhiều khả năng xảy ra hơn. di căn (Lan rộng đến hạch bạch huyết.
Mẫu nhú
Ung thư biểu mô tuyến dạng nhú của phổi có nghĩa là các tế bào ung thư dính vào nhau tạo thành các hình chiếu dài giống như ngón tay của mô gọi là nhú. Loại ung thư biểu mô tuyến nhú có xu hướng hung hãn hơn các khối u chiếm ưu thế bệnh phong nhưng ít hung hãn hơn so với các loại rắn hoặc vi nhú.
Mô hình vi nhú
Ung thư biểu mô tuyến dạng vi nhú của phổi có nghĩa là các tế bào ung thư dính vào nhau tạo thành các nhóm tế bào nhỏ nằm bên trong một khoảng trống. Loại ung thư biểu mô tuyến vi nhú là một loại ung thư nguy hiểm thường xuyên di căn (lây lan) đến hạch bạch huyết và các bộ phận khác của phổi.
Cấp độ khối u
Ung thư biểu mô tuyến của phổi được chia thành ba loại (biệt hóa tốt, biệt hóa vừa phải và biệt hóa kém) dựa trên sự kết hợp giữa loại mô học chiếm ưu thế (phổ biến nhất) (mô hình tăng trưởng) và loại mô học tồi tệ nhất (hoặc hung hãn nhất). Phân độ khối u rất quan trọng vì nó là yếu tố dự báo tốt về mức độ đáp ứng của khối u với điều trị. Sơ đồ phân loại này chỉ được áp dụng cho ung thư biểu mô tuyến không chứa chất nhầy của phổi (các khối u không sản xuất ra lượng lớn chất nhầy).
Sơ đồ phân loại ung thư biểu mô tuyến phổi:
- Khác biệt tốt: Một khối u chủ yếu hoặc hoàn toàn thuộc loại bệnh phong với sự phát triển dạng rắn hoặc vi nhú dưới 20%.
- Khác biệt vừa phải: Một khối u chủ yếu hoặc toàn bộ loại nang hoặc loại nhú với mức tăng trưởng rắn hoặc vi nhú dưới 20%.
- Kém khác biệt: Một khối u có sự phát triển dạng rắn hoặc vi nhú lớn hơn 20% hoặc có các vùng được tạo thành từ các tuyến phức tạp hoặc các tế bào đơn lẻ.
Hóa mô miễn dịch
Hóa mô miễn dịch (IHC) là một xét nghiệm cho phép các nhà nghiên cứu bệnh học xác định các loại tế bào cụ thể dựa trên các chất hóa học, điển hình là protein mà các tế bào đó đang tạo ra. Vì các loại tế bào khác nhau biểu hiện các dấu hiệu IHC khác nhau nên các nhà giải phẫu bệnh có thể sử dụng xét nghiệm này để phân biệt giữa các loại ung thư khác nhau.
Khi IHC được thực hiện, ung thư biểu mô tuyến của phổi thường cho thấy các kết quả sau:
- TTF-1 - Dương tính trong 80% các khối u.
- p40 - Phủ định.
- CK5 - Phủ định.
- nhiễm sắc thể - Phủ định.
- Synolinehysin - Phủ định.
Những thay đổi di truyền được tìm thấy trong ung thư biểu mô tuyến của phổi
Những thay đổi di truyền thường thấy trong ung thư biểu mô tuyến của phổi bao gồm đột biến gen như EGFR, KRASvà ALK. Các nhà nghiên cứu bệnh học kiểm tra những điều này và những thay đổi di truyền khác bằng cách sử dụng các kỹ thuật như giải trình tự thế hệ tiếp theo (NGS), hóa mô miễn dịch (IHC)và lai huỳnh quang tại chỗ (FISH). Xác định các đột biến di truyền cụ thể là rất quan trọng để lựa chọn các liệu pháp nhắm mục tiêu.
Lan truyền qua không gian
Lây lan qua các khoảng không khí (STAS) mô tả một mô hình xâm lấn được thấy trong bệnh ung thư phổi, trong đó các tế bào ung thư được quan sát thấy lan rộng vào các khoảng không khí trong mô phổi bên ngoài khối u. Sự hiện diện của STAS có liên quan đến nguy cơ tái phát cao hơn và khả năng sống sót chung kém hơn ở những bệnh nhân ung thư biểu mô tuyến phổi, đặc biệt ở những người mắc bệnh ở giai đoạn đầu. Do đó, việc nhận biết STAS có thể cung cấp thông tin tiên lượng có giá trị và giúp phân tầng rủi ro.
Các nhà nghiên cứu bệnh học xác định STAS bằng cách kiểm tra cẩn thận mô phổi xung quanh khối u dưới kính hiển vi. Họ tìm kiếm các tế bào khối u hoặc các cụm tế bào trong khoảng không khí tách biệt với khối u chính và không gắn vào rìa khối u, thường nằm ở khoảng cách xa với chính khối u. Những tế bào này có thể trôi nổi tự do hoặc gắn vào thành phế nang nhưng có thể phân biệt được với khối u nguyên phát và không được giải thích bằng các quá trình khác như nhân tạo hoặc xâm lấn mạch máu.
Nhiều khối u
Không có gì lạ khi có nhiều khối u được tìm thấy trong cùng một phổi. Khi điều này xảy ra, mỗi khối u sẽ được mô tả riêng trong báo cáo của bạn.
Có hai cách giải thích cho việc tìm ra nhiều hơn một khối u:
- Các tế bào khối u từ khối u này đã di căn sang phần khác của phổi. Lời giải thích này có nhiều khả năng xảy ra hơn khi tất cả các khối u đều thuộc cùng một loại mô học. Ví dụ, nếu tất cả các khối u đều là ung thư biểu mô tuyến dạng acinar. Nếu các khối u nằm cùng phía với cơ thể thì các khối u nhỏ hơn được gọi là nốt sần. Nếu các khối u nằm ở hai bên khác nhau của cơ thể (phổi phải và phổi trái), khối u nhỏ hơn được gọi là di căn.
- Các khối u đã phát triển riêng biệt. Đây là lời giải thích khả dĩ hơn khi các khối u thuộc các loại mô học khác nhau. Ví dụ: một khối u là ung thư biểu mô tuyến trong khi khối u kia là ung thư biểu mô tế bào vảy. Trong tình huống này, các khối u được coi là khối u riêng biệt và không phải là bệnh di căn.
xâm lấn màng phổi
Xâm lấn màng phổi đề cập đến sự lây lan của các tế bào ung thư vào màng phổi, đây là lớp mô mỏng bao quanh phổi và lót bên trong khoang ngực. Có hai lớp màng phổi: màng phổi nội tạng, dính vào phổi và màng phổi thành, nằm dọc thành ngực và cơ hoành. Sự xâm lấn màng phổi do ung thư phổi có nghĩa là khối u đã phát triển ra ngoài mô phổi và vào các lớp màng phổi xung quanh.
Xâm lấn màng phổi rất quan trọng trong việc xác định giai đoạn bệnh lý và tiên lượng:
- Giai đoạn khối u: Sự hiện diện của sự xâm lấn màng phổi là một yếu tố quan trọng trong việc xác định giai đoạn của ung thư phổi. Các khối u xâm lấn màng phổi được coi là tiến triển hơn so với các khối u chỉ giới hạn ở nhu mô phổi (mô chức năng của phổi). Theo hệ thống phân loại TNM được sử dụng để xác định giai đoạn ung thư phổi, sự xâm lấn màng phổi có thể làm tăng loại T của khối u, biểu thị kích thước và mức độ lan rộng của khối u. Ví dụ, một khối u xâm lấn màng phổi nội tạng có thể được phân loại là T2, trong khi xâm lấn vào màng phổi thành hoặc liên quan đến tràn dịch màng phổi (tích tụ chất lỏng) có thể dẫn đến phân loại cao hơn.
- Tiên lượng: Bệnh nhân ung thư phổi đã xâm lấn màng phổi thường có tiên lượng xấu hơn so với những bệnh nhân không xâm lấn màng phổi. Điều này là do sự xâm lấn màng phổi phản ánh một khối u hung hãn hơn, có nhiều khả năng lây lan và gây ra các biến chứng, chẳng hạn như tràn dịch màng phổi, có thể làm suy giảm chức năng phổi và dẫn đến các triệu chứng như đau ngực, ho và khó thở.
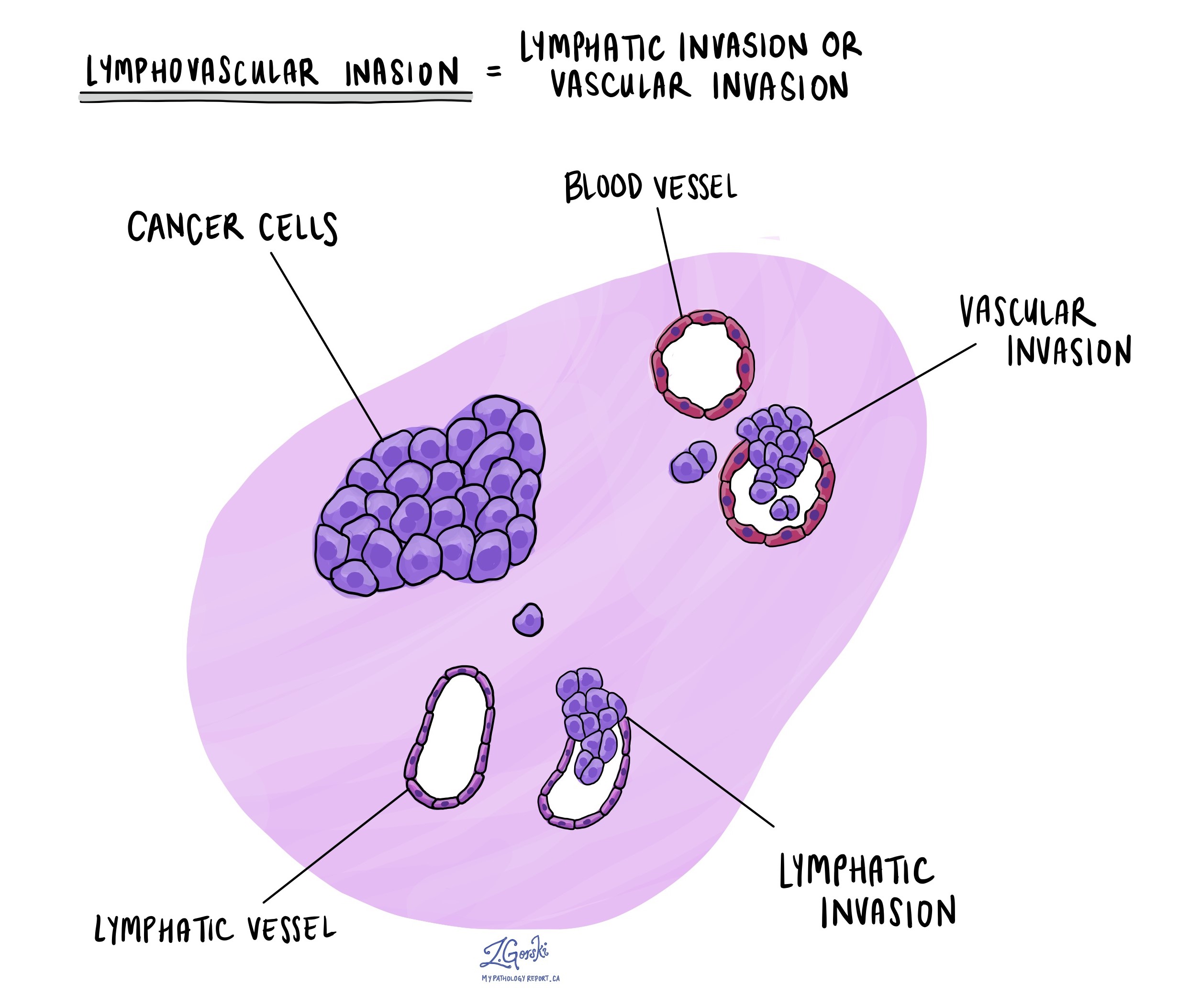
Xâm lấn mạch bạch huyết
Xâm lấn mạch bạch huyết đề cập đến sự lây lan của các tế bào ung thư vào mạch máu hoặc kênh bạch huyết. Mạch máu là những ống dài mỏng mang máu đi khắp cơ thể. Các kênh bạch huyết tương tự như các mạch máu nhỏ ngoại trừ việc chúng mang chất lỏng gọi là bạch huyết thay vì máu. Các kênh bạch huyết kết nối với các cơ quan miễn dịch nhỏ gọi là hạch bạch huyết được tìm thấy khắp cơ thể. Sự xâm lấn mạch bạch huyết rất quan trọng vì khi vào bên trong mạch máu hoặc khoang bạch huyết, các tế bào ung thư có thể lan đến các hạch bạch huyết hoặc các bộ phận khác của cơ thể như gan hoặc xương.
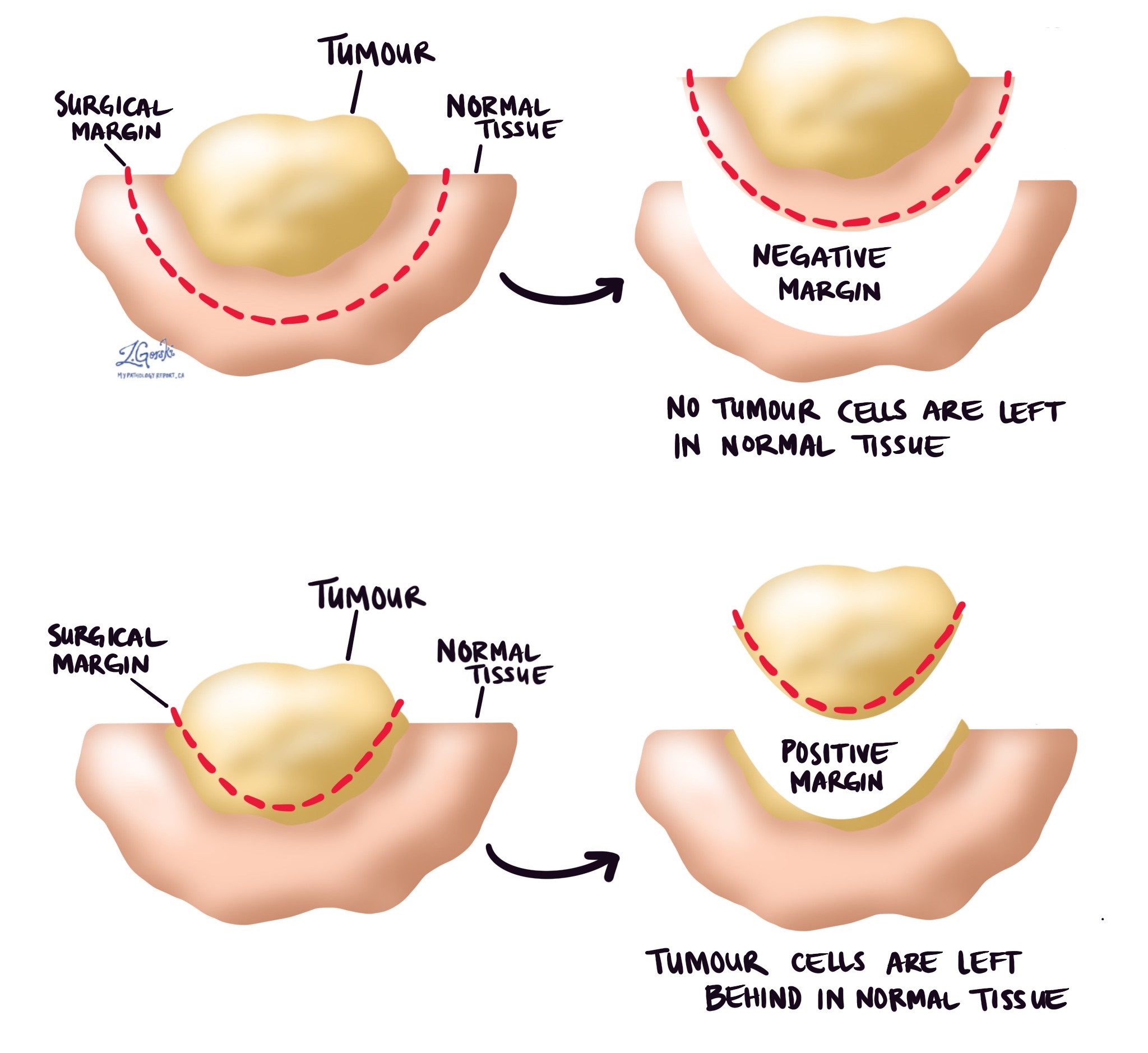
Lợi nhuận
Trong bệnh lý, rìa là phần rìa của mô bị cắt khi lấy khối u ra khỏi cơ thể. Các biên được mô tả trong một báo cáo bệnh lý rất quan trọng vì chúng cho bạn biết liệu toàn bộ khối u đã được cắt bỏ hay chưa hoặc một phần khối u có bị sót lại hay không. Trạng thái ký quỹ sẽ xác định điều trị bổ sung (nếu có) mà bạn có thể yêu cầu.
Các nhà giải phẫu bệnh kiểm tra cẩn thận các rìa để tìm các tế bào khối u ở rìa cắt của mô. Nếu các tế bào khối u được nhìn thấy ở rìa cắt của mô, rìa đó sẽ được mô tả là dương tính. Nếu không có tế bào khối u nào được nhìn thấy ở rìa cắt của mô, rìa sẽ được mô tả là âm tính. Ngay cả khi tất cả các biên đều âm tính, một số báo cáo bệnh lý cũng sẽ cung cấp phép đo các tế bào khối u gần nhất với rìa cắt của mô.
Biên độ dương (hoặc rất gần) rất quan trọng vì nó có nghĩa là các tế bào khối u có thể đã bị bỏ lại trong cơ thể bạn khi khối u được phẫu thuật cắt bỏ. Vì lý do này, những bệnh nhân có biên độ dương tính có thể được đề nghị một cuộc phẫu thuật khác để loại bỏ phần còn lại của khối u hoặc xạ trị vào vùng cơ thể có biên độ dương tính.
Các hạch bạch huyết
Các hạch bạch huyết là những cơ quan miễn dịch nhỏ được tìm thấy khắp cơ thể. Tế bào ung thư có thể lây lan qua các mạch bạch huyết nhỏ từ khối u đến các hạch bạch huyết. Vì lý do này, các hạch bạch huyết thường được cắt bỏ và kiểm tra dưới kính hiển vi để tìm tế bào ung thư. Sự di chuyển của các tế bào ung thư từ khối u đến một bộ phận khác của cơ thể như hạch bạch huyết được gọi là di căn.
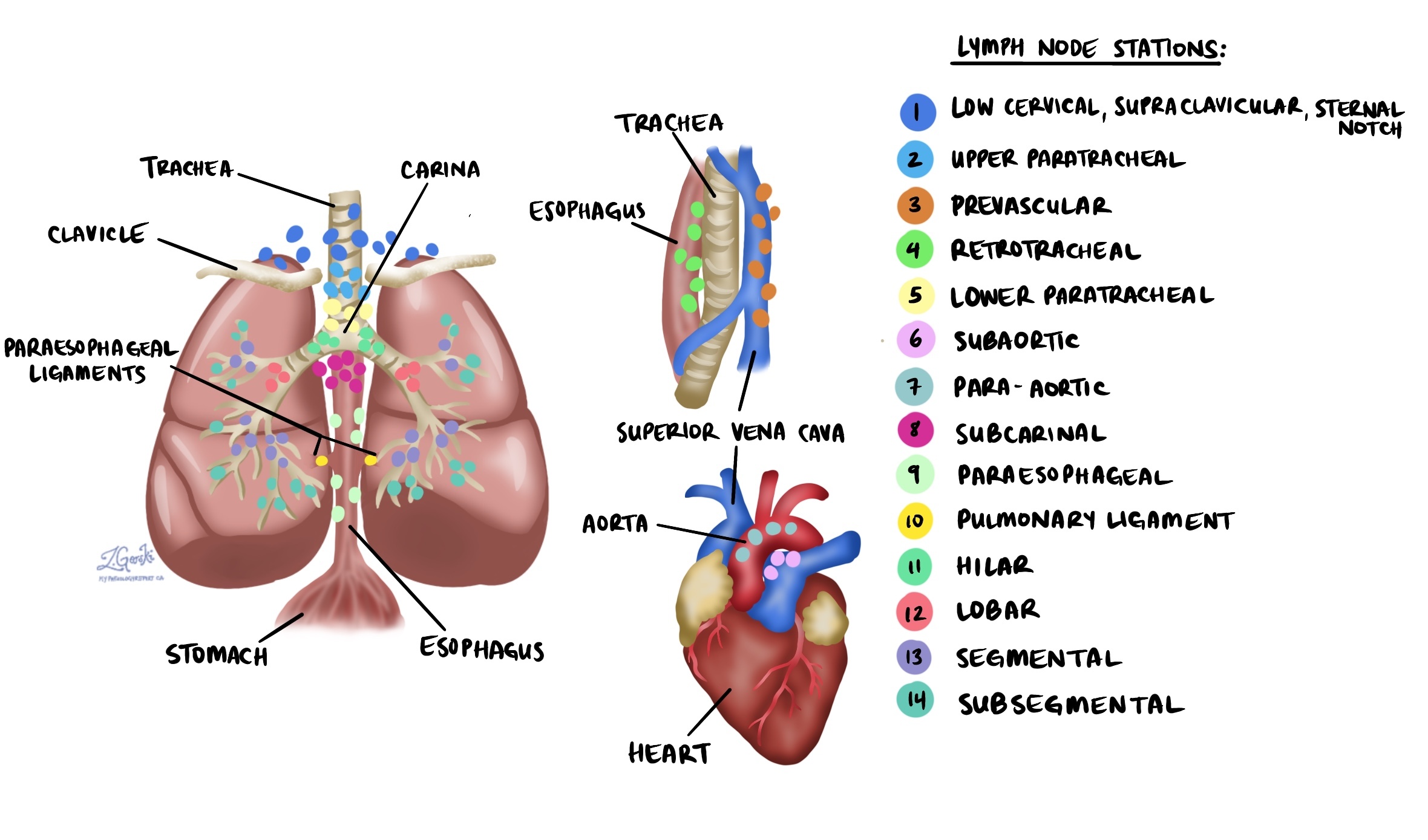
Các hạch bạch huyết ở cổ, ngực và phổi có thể được loại bỏ cùng lúc với khối u. Các hạch bạch huyết này được chia thành các khu vực gọi là các trạm. Có 14 trạm khác nhau ở cổ, ngực và phổi (xem hình bên dưới).
Nếu bất kỳ hạch bạch huyết nào đã được loại bỏ khỏi cơ thể của bạn, chúng sẽ được kiểm tra dưới kính hiển vi bởi một nhà nghiên cứu bệnh học và kết quả của cuộc kiểm tra này sẽ được mô tả trong báo cáo của bạn. Hầu hết các báo cáo sẽ bao gồm tổng số các hạch bạch huyết được kiểm tra, vị trí các hạch bạch huyết được tìm thấy trong cơ thể và số lượng (nếu có) có chứa tế bào ung thư. Nếu tế bào ung thư được nhìn thấy trong một hạch bạch huyết, thì kích thước của nhóm tế bào ung thư lớn nhất (thường được mô tả là “tiêu điểm” hoặc “tiền gửi”) cũng sẽ được bao gồm.
Việc kiểm tra các hạch bạch huyết là quan trọng vì hai lý do. Đầu tiên, thông tin này được sử dụng để xác định giai đoạn nốt bệnh lý (pN). Thứ hai, việc tìm thấy tế bào ung thư trong một hạch bạch huyết làm tăng nguy cơ tế bào ung thư sẽ được tìm thấy ở các bộ phận khác của cơ thể trong tương lai. Do đó, bác sĩ của bạn sẽ sử dụng thông tin này khi quyết định xem có cần điều trị bổ sung như hóa trị, xạ trị hoặc liệu pháp miễn dịch hay không.
Giai đoạn bệnh lý (pTNM)
Giai đoạn bệnh lý của ung thư biểu mô tuyến phổi dựa trên hệ thống phân giai đoạn TNM, một hệ thống được quốc tế công nhận do Ủy ban hỗn hợp Hoa Kỳ về ung thư. Hệ thống này sử dụng thông tin về khối u nguyên phát (T), hạch bạch huyết (N), và xa di căn bệnh (M) để xác định giai đoạn bệnh lý hoàn chỉnh (pTNM). Bác sĩ giải phẫu bệnh của bạn sẽ kiểm tra mô được gửi và đánh số cho từng bộ phận. Nói chung, một con số cao hơn có nghĩa là một căn bệnh tiến triển hơn và tồi tệ hơn tiên lượng.
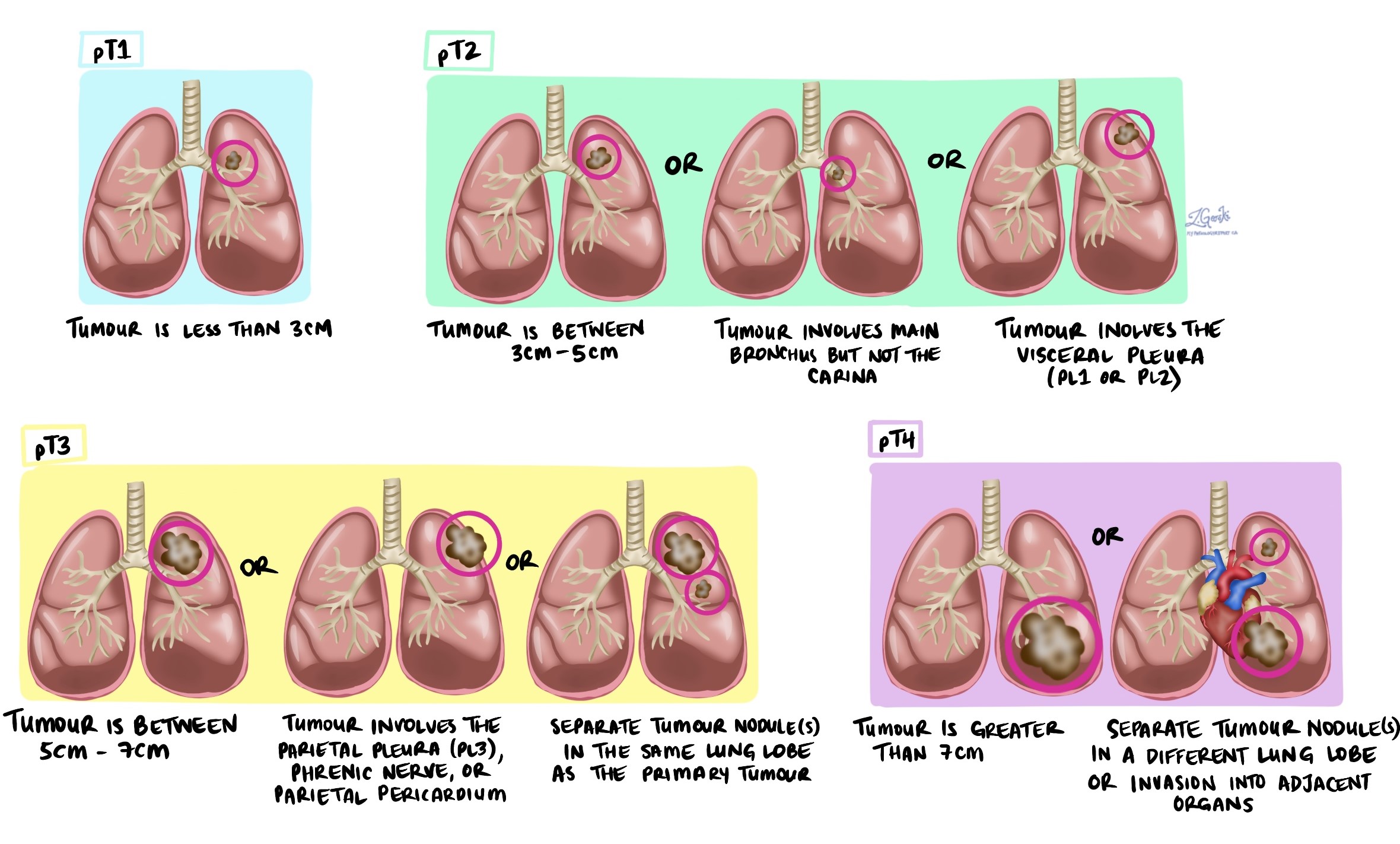
Giai đoạn khối u (pT)
Ung thư biểu mô tuyến của phổi được xác định giai đoạn khối u từ 1 đến 4 dựa trên kích thước của khối u, số lượng khối u được tìm thấy trong mô được kiểm tra và liệu khối u đã vỡ qua màng phổi hay đã di căn đến các cơ quan xung quanh phổi.
Giai đoạn Nodal (pN)
Ung thư biểu mô tuyến của phổi có giai đoạn nút từ 0 đến 3 dựa trên sự hiện diện hoặc vắng mặt của các tế bào ung thư trong hạch bạch huyết và vị trí của các hạch bạch huyết có chứa tế bào ung thư.
- NX - Không có hạch nào được đưa đi xét nghiệm giải phẫu bệnh.
- N0 - Không tìm thấy tế bào ung thư trong bất kỳ hạch bạch huyết nào được kiểm tra.
- N1 - Tế bào ung thư được tìm thấy trong ít nhất một hạch bạch huyết từ bên trong phổi hoặc xung quanh các đường hô hấp lớn dẫn vào phổi. Giai đoạn này bao gồm các trạm từ 10 đến 14.
- N2 - Tế bào ung thư được tìm thấy trong ít nhất một hạch bạch huyết từ mô ở giữa ngực và xung quanh đường hô hấp lớn. Giai đoạn này bao gồm các trạm từ 7 đến 9.
- N3 - Tế bào ung thư được tìm thấy ở cổ hoặc bất kỳ hạch bạch huyết nào ở phía đối diện (đối diện) của cơ thể với khối u. Giai đoạn này bao gồm các trạm từ 1 đến 6.
Hiệu quả điều trị
Hiệu quả điều trị chỉ được mô tả trong báo cáo của bạn nếu bạn được hóa trị hoặc xạ trị trước khi phẫu thuật cắt bỏ khối u. Để xác định hiệu quả điều trị, bác sĩ giải phẫu bệnh của bạn sẽ đo số lượng khối u còn sống (khả năng sống được) và biểu thị con số đó dưới dạng phần trăm của khối u ban đầu. Ví dụ: nếu nhà nghiên cứu bệnh học của bạn tìm thấy khối u còn sống có kích thước 1 cm và khối u ban đầu là 10 cm thì tỷ lệ khối u còn sống là 10%.


