
Ung thư xương: Nguyên nhân, dấu hiệu và cách điều trị
Ung thư xương là ung thư phát triển trong các tế bào của xương, rất hiếm gặp. Bệnh gây ảnh hưởng trực tiếp đến chất lượng cuộc sống bệnh nhân, để lại nhiều biến chứng và có thể dẫn đến tử vong. Cùng tìm hiểu về loại ung thư này nhé!
1Ung thư xương là gì?
Ung thư là sự phát triển của các tế bào bất thường tăng sinh không kiểm soát. Ung thư xương là thuật ngữ chỉ một số bệnh ung thư khác nhau phát triển trong xương.
Ung thư xương có thể bắt đầu ở bất kỳ xương nào trong cơ thể, nhưng thường gặp nhất là xương chậu hoặc những xương dài ở cánh tay và chân.
Ung thư xương rất hiếm gặp, chiếm ít hơn 1% trong tất cả các loại ung thư.[1]
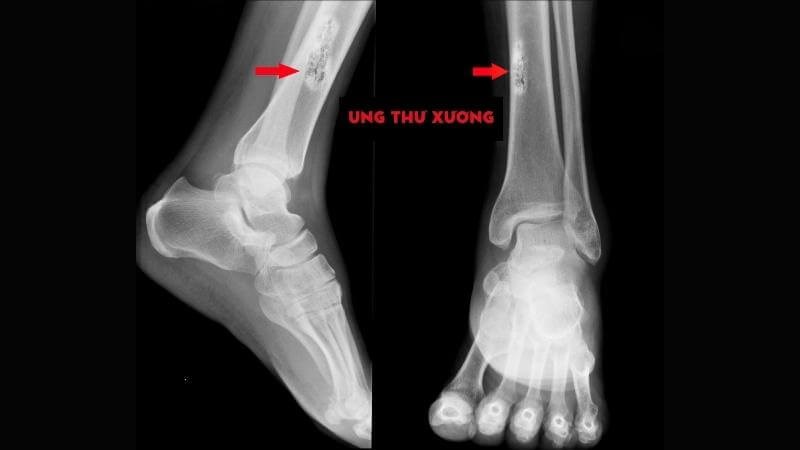
Ung thư xương là tế bào trong xương tăng sinh không kiểm soát
2Phân loại ung thư xương
Ung thư xương gồm 2 loại: ung thư xương nguyên phát và ung thư xương thứ phát.[2]
Ung thư xương nguyên phát
Ung thư bắt đầu từ trong xương được gọi là ung thư xương nguyên phát (hay sarcoma xương), loại này thường ít phổ biến.
Ung thư xương nguyên phát gồm nhiều nhóm.
Nhóm 1: Sarcoma xương là ung thư tế bào xương giai đoạn sớm, thường xảy ra ở xương cánh tay, chân hoặc xương chậu. Đây là dạng ung thư thường gặp nhất của bệnh ung thư xương nguyên phát.
Nhóm 2: Sarcoma Ewing là loại ung thư xương nguyên phát phổ biến thứ hai ở trẻ em, thanh thiếu niên và thanh niên. Sarcoma Ewing thường gặp ở xương, cũng có thể ở mô mềm (cơ, mô mỡ, mô sợi, mạch máu, hay mô nâng đỡ khác). Các vị trí phổ biến nhất là xương chậu, xương ở thành ngực (chẳng hạn như xương sườn hoặc xương bả vai), xương cột sống và xương dài của chân.
Nhóm 3: Sarcoma sụn là ung thư ở mô sụn. Đây là loại ung thư xương nguyên phát phổ biến thứ hai. Sarcoma sụn hiếm gặp ở những người dưới 20 tuổi, nguy cơ mắc tăng lên khi già đi. Hầu hết sarcoma sụn phát triển ở các xương như xương chậu, chân hoặc cánh tay. Một số bắt đầu ở khí quản, thanh quản, thành ngực, xương bả vai, xương sườn hoặc hộp sọ.
Nhóm 4: Sarcoma sợi xương là một loại ung thư khác thường phát triển ở các mô mềm. Nhóm này thường xảy ra ở người lớn tuổi trung niên. Xương ở chân, cánh tay và hàm thường bị ảnh hưởng nhất.
Nhóm 5: U tế bào khổng lồ của xương. Loại u xương nguyên phát này có thể lành tính (phổ biến hơn) hoặc ác tính, phổ biến nhất ở những người ở độ tuổi 20 và 30. Các khối u xương tế bào khổng lồ thường gặp chân (thường là gần đầu gối) hoặc cánh tay.
Nhóm 6: U nguyên sống là loại u xương hiếm gặp xảy ra ở xương cột sống, thường gặp nhất ở đáy cột sống hoặc đáy hộp sọ. Thường gặp ở người lớn trên 30 tuổi, phổ biến ở nam giới gấp đôi so với nữ giới.
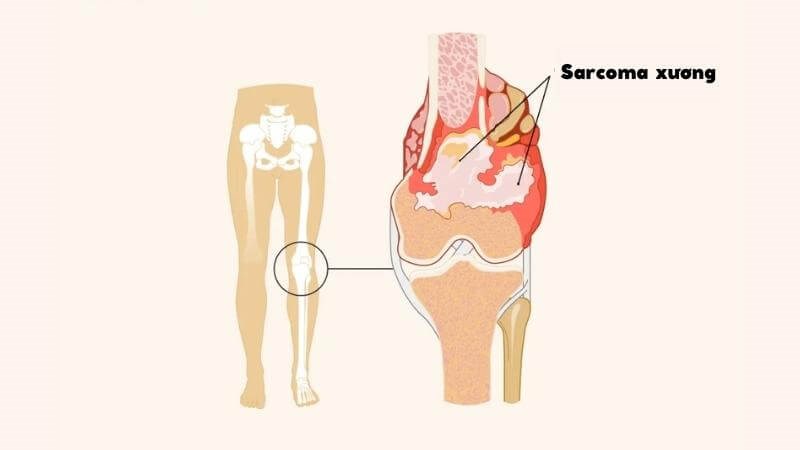
Ung thư bắt đầu trong xương được gọi là ung thư xương nguyên phát
Ung thư xương thứ phát
Ung thư xương thứ phát là bệnh ung thư bắt đầu ở một nơi khác trong cơ thể và lan đến xương, hay còn gọi là ung thư di căn xương.
Nhiều loại ung thư tiến triển có thể di căn đến xương, như ung thư vú, ung thư tuyến tiền liệt và ung thư phổi.
Trong trường hợp này, khi quan sát các tế bào ung thư trong xương dưới kính hiển vi, những tế bào này sẽ giống như các tế bào ung thư trong cơ quan mà ung thư bắt đầu.
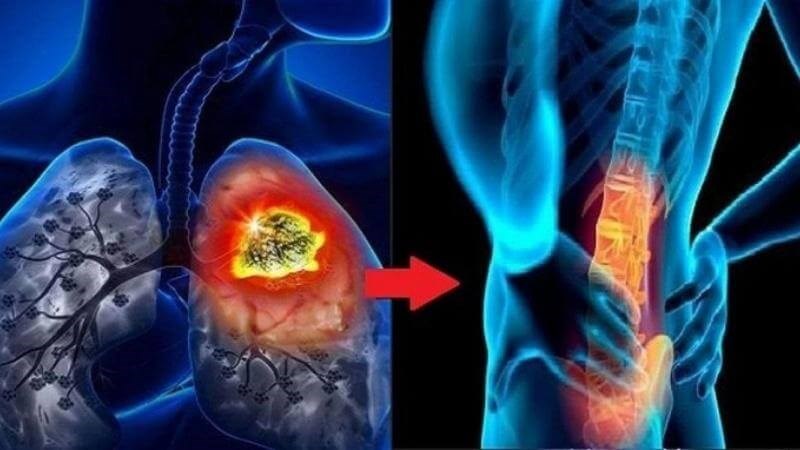
Ung thư phổi di căn đến xương
3Triệu chứng của ung thư xương
Đối với ung thư xương, ta có thể đánh giá dấu hiệu qua hai nhóm giai đoạn chính gồm: giai đoạn đầu và giai đoạn sau. Trong đó mỗi nhóm giai đoạn lại chia thành các giai đoạn nhỏ hơn để dễ dàng phân biệt và điều trị[2]
Ung thư xương giai đoạn đầu
Giai đoạn I: Lúc này các khối u lớn dần và chèn ép thành xương, gây ra những vết sưng tấy, đau đớn, khó chịu. Giai đoạn này tế bào ung thư có dấu hiệu lan ra ngoài xương và các vùng xung quanh.
Giai đoạn II: Bệnh nhân thường xuyên bị đau vùng xương bị tổn thương, đau nặng hơn vào buổi tối khi bệnh nhân đi ngủ, hay khi lúc các cơ được nghỉ ngơi, thư giãn.
Bệnh nhân luôn có cảm giác tê nhức, sưng tấy chỗ khối u, tay chân rã rời. Cùng với đó, xương trở nên yếu, dễ gãy dù chỉ va chạm nhẹ, tình trạng này thường gặp ở trẻ em và người lớn tuổi.Ngoài ra còn có một số dấu hiệu khác như: ra mồ hôi trộm, sốt cao dai dẳng.
Ung thư xương giai đoạn sau
Giai đoạn sau được chia thành giai đoạn III và giai đoạn IV, lúc này các tế bào ung thư trong xương đã di căn sang các cơ quan khác trong cơ thể.
Dấu hiệu đặc trưng nhất là bệnh nhân suy nhược cơ thể nghiêm trọng: chán ăn, thường xuyên đổ mồ hôi trộm, mệt mỏi, chóng mặt, thiếu máu và đặc biệt là sụt cân nhanh không rõ nguyên nhân.
Cơn đau xuất hiện thường xuyên và kéo dài trong nhiều tuần thậm chí là nhiều tháng, đau nặng hơn về ban đêm, nhất là những lúc nghỉ ngơi.
Các xương dài như xương cánh tay, xương cẳng chân dễ gãy dù không bị tai nạn hay chấn thương nặng.
Các khối u lớn gây chèn ép cột sống, tủy, dây thần kinh cột sống làm suy yếu, tê nhức chân tay, khó khăn trong vận động, thậm chí có thể gây liệt chi hoặc tê liệt thần kinh.
Xuất hiện những dấu hiệu tăng canxi máu cấp tính hoặc mạn tính với những triệu chứng như buồn nôn, chán ăn, mệt mỏi khiến cơ thể nhanh chóng suy nhược.
Sưng to ở khu vực có khối u, ấm hơn và có màu đỏ hơn những nơi khác do khối u làm tăng sinh mạch máu và tăng tuần hoàn máu dưới da.
Ở giai đoạn muộn, triệu chứng sẽ xuất hiện ở những cơ quan mà ung thư di căn tới như: di căn đến phổi có thể gây khó thở, ho dai dẳng; di căn đến gan thì có thể gây vàng da.

Dấu hiệu của ung thư xương
4Nguyên nhân của ung thư xương
Lý do chính xác gây ung thư xương chưa được khẳng định chắc chắn, nhưng một số yếu tố sau có thể làm tăng nguy cơ phát triển ung thư xương:
Khối u trong xương
Một số khối u lành tính ảnh hưởng đến xương có thể làm tăng khả năng phát triển thành ung thư xương.
Chấn thương ở xương
Những tác động hoặc va chạm mạnh từ bên ngoài như chấn thương khi chơi thể thao hay tai nạn giao thông không gây ra ung thư xương nhưng nó có thể giúp ta xác định được vị trí ung thư xương. Do xương bị ung thư dễ gãy do những chấn thương nhẹ.
Xạ trị, hóa trị ung thư khác
Khi một người phải tiếp xúc lâu dài với các tia bức xạ ion hóa mức độ cao trong xạ trị có thể gây ra những thay đổi trong tế bào. Các xương ở khu vực được điều trị xạ trị có khả năng phát triển thành ung thư.
Bệnh Paget
Bệnh Paget xương có thể làm tăng nguy cơ ung thư xương ở những người trên 50 đến 60 tuổi.
Đây là một tình trạng lành tính xảy ra chủ yếu ở người lớn tuổi, trong đó một (hoặc nhiều) vùng xương trở nên hoạt động nhiều hơn bình thường. Điều này có thể dẫn đến bất thường trong xương và có nhiều khả năng gây gãy xương.
Di truyền
Một bệnh di truyền hiếm gặp được gọi là hội chứng Li-Fraumeni (do đột biến gen TP53) có thể làm tăng nguy cơ phát triển ung thư xương cũng như một số loại ung thư khác.
Nếu trong gia đình có người từng mắc ung thư xương, thế hệ sau cũng có khả năng bị ung thư xương.
Ở những bệnh nhân có tiền sử mắc ung thư võng mạc cũng có nguy cơ bị ung thư xương.
5Biến chứng của ung thư xương
Biến chứng khá phổ biến ở những người bị ung thư xương sau điều trị. Một số trong số các biến chứng hay gặp là:
- Tăng nồng độ canxi trong cơ thể
- Đau và gãy xương
- Tăng nguy cơ nhiễm trùng xương
- Ung thư di căn
6Các chẩn đoán phát hiện ung thư xương
Khám lâm sàng
Khi bệnh nhân đến phòng khám do bị đau xương, bác sĩ sẽ hỏi về các triệu chứng và kiểm tra chỗ bị đau trước khi thực hiện các xét nghiệm khác.
Bác sĩ sẽ xem xét các vết sưng hoặc khối u nếu có và đặt một vài câu hỏi như: người bệnh có gặp khó khăn khi chuyển động vùng đau xương không, hoặc loại cơn đau mà người bệnh trải qua (đau liên tục hay gián đoạn) hay có điều gì làm cho cơn đau trở nên tệ hơn không.
Sau khi được kiểm tra, bác sĩ có thể chỉ định các chẩn đoán hoặc xét nghiệm sâu hơn để xác định các vấn đề trong xương.
X-quang
Chụp X-quang là một kỹ thuật sử dụng bức xạ để chụp hình xương bên trong cơ thể.
X-quang có thể phát hiện các tổn thương xương do ung thư hoặc xương mới đang phát triển do ung thư.
Nó cũng có thể xác định xem các triệu chứng có phải do nguyên nhân khác gây ra hay không, chẳng hạn như gãy xương.
Sinh thiết
Cách chính xác nhất để chẩn đoán ung thư xương là lấy một mẫu xương bị ảnh hưởng để xét nghiệm, cách này được gọi là sinh thiết.
Sinh thiết có thể xác định chính xác loại ung thư xương bệnh nhân mắc phải và giai đoạn của ung thư.
Có hai cách sinh thiết thường sử dụng:
- Sinh thiết lõi: Tùy thuộc vào vị trí của xương, bệnh nhân có thể được gây tê cục bộ hoặc gây mê toàn thân). Mẫu mô được lấy bằng cách sử dụng một cây kim mảnh đưa vào xương.
- Sinh thiết mở: Bệnh nhân được gây mê toàn thân. Bác sĩ phẫu thuật rạch một đường ở xương bị ảnh hưởng để lấy một mẫu mô.
Nếu kết quả sinh thiết xác nhận hoặc gợi ý ung thư xương, bạn sẽ có thể cần thêm các xét nghiệm để đánh giá mức độ lan rộng của ung thư.
Chụp cộng hưởng từ MRI
Chụp MRI sử dụng từ trường mạnh và sóng vô tuyến để tạo ra hình ảnh chi tiết về xương và mô mềm. Đây là một cách hiệu quả để đánh giá kích thước và sự lan rộng của bất kỳ khối u ung thư nào trong hoặc xung quanh xương.
Chụp CT
Chụp CT liên quan đến việc chụp một loạt tia X và sử dụng máy tính để ghép chúng lại thành hình ảnh ba chiều (3D) chi tiết về cơ thể. Nó thường được sử dụng để kiểm tra xem ung thư đã lan đến phổi chưa.
Xạ hình xương
Xạ hình xương cung cấp thông tin chi tiết hơn về bên trong xương so với chụp X-quang. Để thực hiện xạ hình xương, một lượng nhỏ chất phóng xạ được tiêm vào tĩnh mạch. Các vùng xương bất thường sẽ hấp thụ phóng xạ với tốc độ nhanh hơn xương bình thường và sẽ hiển thị trên hình ảnh.
Sinh thiết tủy xương
Nếu loại ung thư xương mắc phải là Ewing sarcoma, có thể thực hiện sinh thiết tủy xương để kiểm tra xem ung thư đã lan đến tủy xương chưa.[3]
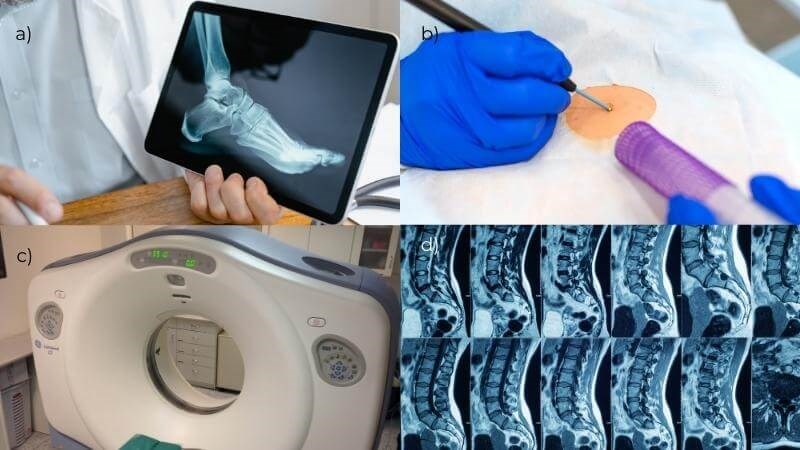
a) X - quang, b) Sinh thiết, c) Chụp CT d) Chụp MRI
7Khi nào cần gặp bác sĩ?
Các dấu hiệu cần đến gặp bác sĩ
Dưới đây là các triệu chứng phổ biến của ung thư xương. Khi gặp các dấu hiệu này, bệnh nhân cần đến các cơ sở y tế để được chẩn đoán và điều trị kịp thời.
- Đau xương, nặng hơn vào ban đêm.
- Sưng tấy không rõ nguyên nhân.
- Cơ thể suy nhược, mệt mỏi.
- Khó di chuyển xung quanh.
- Xương yếu, dễ gãy.
- Giảm cân.
- Sốt.
Nơi khám chữa bệnh uy tín
Nếu gặp các dấu hiệu như trên, bạn có thể đến ngay các cơ sở y tế gần nhất, các bệnh viện chuyên khoa Nội, Cơ xương khớp. Hoặc bất kỳ bệnh viện đa khoa nào tại địa phương để được thăm khám kịp thời.
Ngoài ra, có thể tham khảo một số bệnh viện lớn, uy tín dưới đây để được chẩn đoán và tư vấn điều trị phù hợp, tránh các biến chứng đáng tiếc xảy ra:
- Tại Tp. Hồ Chí Minh: Bệnh viện Ung bướu Tp.HCM, Bệnh viện Chợ Rẫy, Bệnh viện Đại học Y dược TP.HCM.
- Tại Hà Nội: Bệnh viện Bạch Mai, Bệnh viện K, Bệnh viện Đại học Y Hà Nội.
8Các cách điều trị ung thư xương
Bệnh nhân nên điều trị ung thư xương tại trung tâm chuyên khoa có kinh nghiệm.
Kế hoạch điều trị thường kết hợp nhiều phương pháp, các phương pháp bao gồm: phẫu thuật, xạ trị và hóa trị.[4]
Phẫu thuật
Để điều trị ung thư xương thường cần phẫu thuật cắt bỏ vùng xương bị ung thư. Có 2 phương pháp phẫu thuật gồm phẫu thuật bảo tồn và cắt cụt chi.
Phẫu thuật bảo tồn
Có thể tránh cắt bỏ hoàn toàn bộ phận cơ thể bị ảnh hưởng bằng phẫu thuật bảo tồn chi. Loại phẫu thuật này chỉ thực hiện được khi ung thư chưa lan ra ngoài xương và xương có thể tái tạo.
Phần xương bị loại bỏ có thể được thay thế bằng một bộ phận giả (bằng kim loại) hoặc ghép một mảnh xương từ nơi khác trong cơ thể.
Nếu ung thư ở gần khớp, chẳng hạn như đầu gối, có thể loại bỏ khớp và thay thế bằng khớp nhân tạo.
Cắt cụt chi: phương pháp này được cân nhắc nếu phẫu thuật bảo tồn chi không thể thực hiện được hoặc không hiệu quả. Ví dụ như các trường hợp sau:
- Ung thư đã lan ra ngoài xương vào các mạch máu hoặc dây thần kinh chính.
- Nhiễm trùng sau khi phẫu thuật bảo tồn và phải cắt bỏ chi giả hoặc xương ghép.
- Ung thư đã phát triển ở một bộ phận của cơ thể mà kỹ thuật phẫu thuật bảo tồn không thể thực hiện được, chẳng hạn như mắt cá chân.
Sau khi cắt cụt chi, hầu hết mọi người sử dụng chi giả để thay thế chi bị cắt bỏ. Các chi giả hiện nay rất tiên tiến và thuận tiện để sử dụng, vẫn đảm bảo chất lượng cuộc sống cho bệnh nhân.
Phục hồi sau phẫu thuật
Sau khi phẫu thuật bảo tồn hoặc cắt cụt chi, bệnh nhân sẽ cần được phục hồi chức năng để trở lại cuộc sống bình thường.
Phục hồi chức năng thường bao gồm các buổi vật lý trị liệu, bệnh nhân sẽ thực hiện các bài tập để giúp lấy lại chức năng phù hợp ở bộ phận cơ thể phẫu thuật và trị liệu dựa theo nghề nghiệp.
Xạ trị
Xạ trị có thể được thực hiện trước và sau phẫu thuật để điều trị ung thư xương hoặc được sử dụng để kiểm soát các triệu chứng và làm chậm sự di căn của ung thư nếu không thể chữa khỏi.
Xạ trị ung thư xương là chiếu tia phóng xạ vào phần xương bị ung thư. Xạ trị thường được thực hiện theo phiên hàng ngày, 5 ngày một tuần, với mỗi phiên kéo dài vài phút. Toàn bộ quá trình điều trị thường sẽ kéo dài một vài tuần.
Tác dụng phụ của xạ trị
Bức xạ của quá trình xạ trị sẽ chủ yếu tập trung vào các tế bào ung thư, nhưng các tế bào khỏe mạnh gần đó cũng có thể bị tổn thương. Điều này có thể dẫn đến các tác dụng phụ như:
- Đỏ và kích ứng da (giống như bị cháy nắng)
- Đau khớp ở bộ phận xạ trị
- Ốm yếu, mệt mỏi
- Rụng tóc
Những tác dụng phụ này sẽ qua đi sau khi quá trình xạ trị kết thúc, cảm giác mệt mỏi có thể kéo dài trong vài tuần.
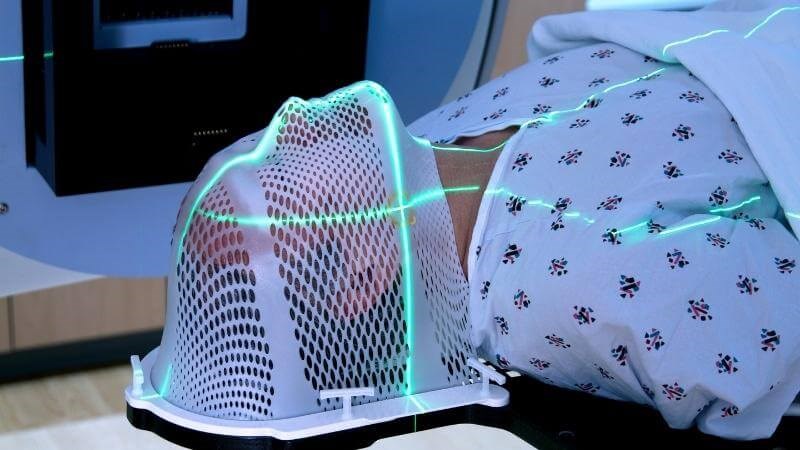
Xạ trị ung thư xương là chiếu tia phóng xạ vào phần xương bị ung thư
Hóa trị
Có 4 cách sử dụng hóa trị để điều trị ung thư xương:
- Trước khi phẫu thuật - hóa trị để thu nhỏ khối u và phẫu thuật dễ dàng hơn.
- Hóa trị kết hợp xạ trị trước khi phẫu thuật - phương pháp này hoạt động đặc biệt hiệu quả trong điều trị Ewing sarcoma.
- Sau phẫu thuật, để ngăn ngừa ung thư tái phát
- Để kiểm soát các triệu chứng trong trường hợp không thể chữa trị
Thuốc trị ung thư thường được truyền qua đường nhỏ giọt vào tĩnh mạch hoặc vào mạch máu lớn hơn.
Việc điều trị thường được thực hiện theo chu kỳ. Một chu kỳ bao gồm uống thuốc hóa trị trong vài ngày, sau đó nghỉ vài tuần để cơ thể phục hồi. Số chu kỳ bạn cần sẽ phụ thuộc vào loại và giai đoạn ung thư xương của bạn.
Tác dụng phụ của hóa trị
Hóa trị có thể gây hại đến các tế bào khỏe mạnh lẫn các tế bào ung thư. Các tác dụng phụ thường gặp của hóa trị bao gồm:
- Cơ thể ốm yếu, mệt mỏi.
- Tiêu chảy.
- Loét miệng.
- Tăng nguy cơ bị nhiễm trùng.
- Rụng tóc tạm thời.
- Vô sinh.
Hầu hết các tác dụng phụ liên quan đến hóa trị sẽ hết sau khi kết thúc điều trị. Tuy nhiên, bệnh nhân sẽ có nguy cơ vô sinh vĩnh viễn.
Sử dụng thuốc Mifamurtide
Đối với những người mắc ung thư xương nhóm sarcoma xương, có thể điều trị bằng thuốc mifamurtide kết hợp cùng với các phương pháp điều trị khác.
Mifamurtide là một chất kích thích đại thực bào miễn dịch. Thuốc hoạt động bằng cách thúc đẩy hệ thống miễn dịch tạo ra các tế bào chuyên biệt để tiêu diệt tế bào ung thư.
Mifamurtide thường được khuyên dùng cho những người trẻ tuổi mắc bệnh sarcoma xương cấp độ cao và được dùng sau khi phẫu thuật, kết hợp với hóa trị liệu, để giúp ngăn ngừa ung thư tái phát.
Mifamurtide được dùng bằng cách truyền tĩnh mạch chậm trong vòng một giờ.
Liệu trình điều trị khuyến nghị thường là hai lần một tuần trong 12 tuần. Sau đó một lần một tuần trong 24 tuần tiếp theo.
Tác dụng phụ của mifamurtide
- Cảm thấy ốm yếu, mệt mỏi.
- Tiêu chảy hoặc táo bón.
- Đau đầu.
- Chóng mặt.
- Ăn mất ngon.
Phụ nữ đang mang thai và cho con bú nên tránh sử dụng thuốc mifamurtide. Đồng thời, cần tham khảo ý kiến của các bác sĩ trước khi dùng thuốc mifamurtide.
9Các cách phòng ngừa ung thư xương
Hầu hết các yếu tố nguy cơ của bệnh ung thư xương (chẳng hạn như tuổi tác, một số bệnh về xương và yếu tố di truyền) đều không thể thay đổi được.
Ngoài việc tiếp xúc với bức xạ (trong quá trình xạ trị), không có nguyên nhân gây ung thư xương nào liên quan đến lối sống hoặc môi trường, vì vậy tại thời điểm hiện tại không có cách nào để phòng ngừa các bệnh ung thư xương.
Hiện tại chưa có cách để phòng ngừa các bệnh ung thư xương
Hy vọng bài viết đã cung cấp cho bạn những kiến thức bổ ích về căn bệnh ung thư xương hiếm gặp này. Nếu thấy bài viết hữu ích hãy chia sẻ cho người thân, bạn bè ngay nhé!
Link nội dung: https://blog24hvn.com/ung-thu-xuong-chau-a45815.html